CONSIDERAZIONI GENERALI, SINTOMI, CLASSIFICAZIONE
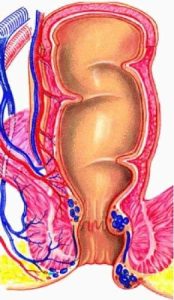
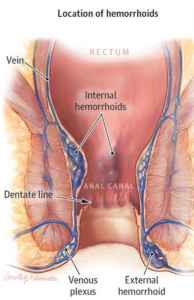
Le emorroidi fanno parte della normale anatomia anorettale ed hanno una funzione specifica nel meccanismo di continenza e defecazione ma spesso si trasformano in malattia causando disturbi a volte anche importanti. Svariate ragioni possono contribuire allo sviluppo di tale patologia, alcune delle quali includono l’età, la costipazione o la diarrea croniche, la gravidanza, gli sforzi prolungati
durante le evacuazioni e l’abuso di lassativi. Uomini e donne sono colpiti allo stesso modo, anche se le donne sono più a rischio a causa della gravidanza e del parto.
Le emorroidi (o per meglio dire la malattia emorroidaria) sono il disturbo più frequente del retto e dell’ano. Purtroppo i sintomi caratteristici di questa patologia sono comuni a moltissime altre malattie anorettali quali dermatiti, ragadi, cisti, fistole, tumori e malattie sessualmente trasmesse. Il medico di base non può sulla base dei soli sintomi diagnosticare con sicurezza una patologia emorroidaria. Solo una visita specialistica proctologica abbinata ad una anoscopia potrà stabilire con certezza la presenza di una “semplice” malattia emorroidaria, escludendo malattie a volte ben più gravi.
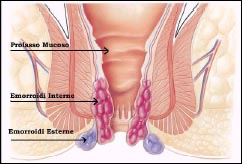
Tra i sintomi più comuni della malattia emorroidaria vi sono sanguinamento, prurito, prolasso, dolore, gonfiore e perdite mucose.
Il sanguinamento, presente in circa l’80% dei casi, è senza dubbio il disturbo più frequente. Generalmente compare in una forma lieve sotto forma di qualche goccia di sangue rosso vivo durante o subito dopo la defecazione.
Il prurito e la sensazione di fastidio e bruciore nella zona anale sono altri sintomi molto comuni. Non si tratta generalmente di un dolore molto intenso ma di un senso di pesantezza a livello anorettale, una sorta di disagio fastidioso con cui molto spesso il paziente convive in silenzio.
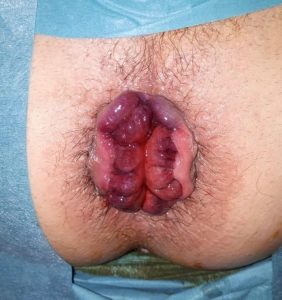
Negli stadi avanzati il problema assume connotazioni più gravi, trasformandosi in un disturbo particolarmente invalidante che interferisce anche con le normali attività quotidiane come il camminare o l’andare in bicicletta.
Il dolore insorge ogni qualvolta le emorroidi si infiammano a causa di traumi o infezioni microbiche ed ogni qualvolta si forma al loro interno un coagulo di sangue (trombosi).
Si parla di prolasso emorroidario quando è presente una fuoriuscita delle emorroidi dal canale anale, ad esempio sotto sforzo (colpo di tosse), durante la defecazione o permanentemente nei casi più avanzati.
La classificazione in gradi più usata per la valutazione della gravità della malattia emorroidaria è la seguente (classificazione di Goligher):
- I grado: sono ectasiche, cioè “più gonfie” e pertanto sintomatiche ma non prolassano;
- II grado: prolassano durante lo sforzo defecatorio ma rientrano spontaneamente;
- III grado: il prolasso emorroidario deve essere riposizionato manualmente nell’ano;
- IV grado: il prolasso emorroidario è permanentemente esterno e non può essere riposizionato manualmente all’interno del canale anale.
TERAPIE MEDICHE I gradi più lievi (I-II) della patologia emorroidaria possano essere trattati quasi esclusivamente con una terapia igienico-alimentare-comportamentale. Esistono inoltre in commercio numerosi preparati farmacologici da applicare localmente (creme, pomate) e da assumere per bocca (compresse) con variabile composizioni ma sostanzialmente tutti di equiparabile efficacia. Essi combinano sostanze “venotoniche” (diosmina), con la funzione di ridurre di grado di ectasia delle emorroidi, con sostanze ad azione antiinfiammatoria, anti edemigena ed anestetica. Nella maggior parte dei casi, questi trattamenti hanno come risultato quello di alleviare o far scomparire i sintomi, specie quelli che compaiono nelle fasi di “acuzie”, ma mai quello di curare radicalmente la patologia emorroidaria. Pertanto dopo la sospensione di questi farmaci, i sintomi tendono a ricorrere dopo grado variabile di tempo. È da tenere presente inoltre che, anche, in questi gradi cosiddetti “lievi”, il sanguinamento e il dolore possono essere così invalidanti da alterare la qualità di vita. Pertanto, anche in questi casi, mi capita di suggerire ai pazienti un trattamento “più aggressivo”, ambulatoriale o chirurgico.
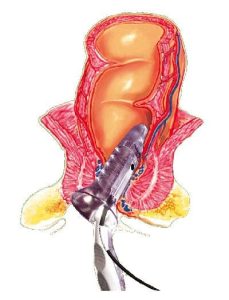
TERAPIE AMBULATORIALI Le terapie ambulatoriali sono tecniche che non richiedono né sedazione/anestesia, né ricovero e si possono attuare sul lettino da visita, in pochi minuti, da parte dello specialista proctologo con l’aiuto dell’infermiere. Al paziente viene chiesto solo di praticare un clistere evacuativo alcune ore prima della procedura e, al termine della stessa, di rimanere in osservazione per 10-15 minuti. In assenza di problematiche, il paziente può immediatamente tornare a casa, e riprendere le sue attività abituali. È sconsigliabile svolgere attività sportiva nei primi 2 giorni. Le tecniche ambulatoriali che riscuotono maggiore favore della comunità scientifica internazionale e hanno resistito alla “prova del tempo” sono la legatura elastica e la scleroterapia.
La legatura elastica consiste nella applicazione, con uno speciale strumento (“il legatore”), sotto diretta visione tramite l’anoscopio, di un piccolo elastico di gomma alla base della emorroide. La emorroide risulta, in questa maniera, devascolarizzata e conseguentemente, si de-congestiona. A seconda del grado di emorroidi e delle caratteristiche del paziente (collaborazione, farmaci assunti etc.) può essere legato un solo gavocciolo a seduta (in questo caso tra una legatura e la successiva è preferibile un intervallo di almeno 2 settimane e saranno necessarie 3-4 sedute per completare il 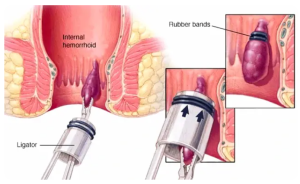 trattamento) o possono essere legati più gavoccioli contemporaneamente (completando il trattamento in un’unica seduta).
trattamento) o possono essere legati più gavoccioli contemporaneamente (completando il trattamento in un’unica seduta).
La legatura è indicata in pazienti affetti da emorroidi di I grado (che rimangono all’interno dell’ano e il cui principale sintomo è il sanguinamento) che non hanno risposto alla terapia dietetica e/o medica e in quelli con emorroidi di II grado (che fuoriescono dall’ano all’evacuazione ma rientrano spontaneamente al termine di questa). In taluni casi (pazienti anziani ad alto rischio chirurgico etc.) può essere proposta anche in emorroidi di terzo grado (che fuoriescono dall’ano e vengono ridotte manualmente).
Nella maggior parte dei casi la legatura elastica non determina dolore ma in alcuni casi può suscitare un lieve senso di fastidio o tenesmo (sensazione di dover evacuare) che si risolve in 24-48 ore. Se il dolore fosse di maggiore intensità è possibile assumere analgesici (da preferire Paracetamolo e derivati piuttosto che i FANS in quanto questi ultimi potrebbero aumentare il rischio di sanguinamento).
Nella settimana successiva alla legatura è da preferire una dieta ricca di fibre (frutta, verdura etc.) e di liquidi (circa 1,5-2 lt di acqua al dì) al fine di mantenere le feci morbide.
L’elastico rimane in sede per 7-10 giorni e, generalmente, la sua espulsione non viene rilevata dal paziente se non per una lieve perdita di sangue che non deve spaventare.
Le possibili, seppur molto rare, complicanze sono:
- la trombosi emorroidaria (comparsa di tumefazione anale bluastra e dolente);
- il sanguinamento (anche tardivo perché successivo alla caduta del laccio e dell’escara)
- disturbi urinari (difficoltà ad urinare, necessità di urinare spesso etc.);
- infezione pelvica con comparsa di febbre elevata.
In caso di comparsa di tali sintomi (in particolare di febbre) è consigliabile prendere contatti urgenti recarsi al Pronto Soccorso.
Sono abituato a praticare la metodica nei gradi più bassi (I-II) e quando le emorroidi sono così piccole da poter essere comprese nel laccio; spiego al paziente che i risultati migliori si hanno nel controllo del sanguinamento proveniente da queste piccole varici (fino al 70-80% di successo) ma non nel prolasso (la quantità di tessuto che può essere catturato nel laccio non è così grande da poter ridurre un prolasso). Tutti i miei pazienti sanno che nel 30% circa dei casi si può presentare la recidiva dei sintomi e, sebbene la legatura sia ripetibile, in caso di recidiva preferisco passare ad una opzione diversa “più radicale”
La scleroterapia emorroidaria è basata sulla iniezione di un agente sclerosante (Polidocanolo) all’interno delle emorroidi e nei tessuti mucosi nelle loro immediate vicinanze con lo scopo di occludere i piccoli vasi sanguigni emorroidari e creare una lieve retrazione cicatriziale della mucosa che evita il prolasso emorroidario.
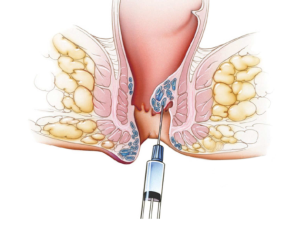
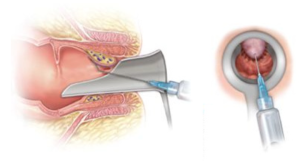
L’esperienza con questa tecnica mi suggerisce, come nelle linee guida, di applicarla nei casi di emorroidi di I grado in cui il trattamento medico non è stato sufficiente a risolvere i sintomi del paziente. In particolare, ho trovato la tecnica di particolare efficacia quando il sintomo prevalente è il sanguinamento e ciò si spiega con l’azione sclerosante che il farmaco esplica sulla parete dei vasi emorroidari e che si traduce in una obliterazione di tali vasi. Dei benefici si possono osservare nel II-III grado in quanto l’effetto di sclerosi cicatriziale della mucosa, riduce la tendenza al prolasso esterno caratteristico di questi gradi.
Diversi studi scientifici recenti hanno dimostrato la superiorità clinica della schiuma espansa di Polidocanolo (cosiddetta scleromousse) rispetto alla forma tradizionale “liquida”. La schiuma, si ottiene miscelando la soluzione liquida con aria e quindi la concentrazione di farmaco è nettamente inferiore rispetto ad un pari volume formulazione liquida di partenza. Le concentrazioni inferiori compartano una riduzione delle possibili complicazioni che comunque, nella mia esperienza, sono molto limitate. Inoltre, per un meccanismo fisico, la schiuma diffonde dal sito di iniezione su una superficie maggiore. In sostanza la scleromousse garantisce una efficacia maggiore con minori complicazioni, migliorando il cosiddetto rapporto rischio/beneficio.
COME SI EFFETTUA Il paziente, che deve aver effettuato un clistere evacuativo un paio di ore prima, viene posto in decubito laterale sinistro (posizione di Sims) sul lettino dell’ambulatorio. Non sono previsti né incisioni o anestesia. Si effettua una anoscopia preliminare, servendosi dello stesso anoscopio da visita, allo scopo di identificare le emorroidi da trattare. A questo punto, tramite un ago dedicato, si inietta la schiuma (scleromousse) precedentemente preparata. L’iniezione è indolore in quanto viene praticata in una area dove non sono presenti terminazioni nervose dolorifiche (pertanto non vi è necessità di sedazione/anestesia). La procedura dura pochi minuti e dopo 10-15 minuti di osservazione il paziente può ritornare a casa e riprendere le sue attività abituali (tranne quelle sportive, per almeno 15 giorni).
La letteratura scientifica riporta complicanze come:
- Infiammazione leggera e transitoria nella sede dell’iniezione (in casi più rari si può verificare la necrosi della mucosa che appare come un’area circoscritta di colore violaceo il cui diametro può variare da pochi millimetri a poco più di 1 cm);
- Emorragia in corrispondenza della sede trattata; in genere di lieve entità e spontaneamente risolvibile;
- Reazione allergica che si manifesta con eruzione cutanea (arrossamenti, orticaria) o più raramente con sintomi respiratori (per tale motivo è importante che vengano segnalate eventuali allergie);
- Ritenzione urinaria che può richiedere l’applicazione di un catetere vescicale per alcune ore;
- Suppurazione delle ferite chirurgiche;
- Altre complicanze minori, quali la dermatite reattiva perianale, il bruciore, il prurito.
Nella mia esperienza, in una certa percentuale dei casi si manifesta solo un modesto fastidio o senso di peso per qualche giorno che regredisce spontaneamente ed è ben gestito con blandi analgesici. Per ridurre tale fastidio, preferisco trattare i gavoccioli emorroidari in più sedute, tante quanti i gavoccioli, distanziate da un mese l’uno dall’altro.
TERAPIE CHIRURGICHE
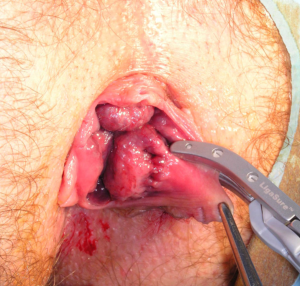
EMORROIDECTOMIA APERTA SEC MILLIGAN MORGAN L’Emorroidectomia sec. Milligan Morgan, è stata descritta la prima volta nel 1937 ma ancora oggi rappresenta l’intervento per emorroidi più praticato nel mondo.
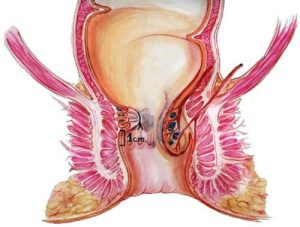
L’intervento consiste nell’asportazione dei noduli emorroidari con legatura alla base dei peduncoli emorroidari. Si parte con una incisione a “V” il cui vertice è verso la cute perianale; si prosegue con la dissezione della mucosa e del plesso artero-venoso (comprendendole nelle due branche della “V” sino a raggiungere la linea pettinea. Di solito si effettua l’exeresi dei 3 pacchetti emorroidari principali, situati ad ore “3”, “7” e “11”. Si procede quindi, passando un punto transfisso alla base del lembo scollato, all’altezza della linea pettinea, che viene annodato.
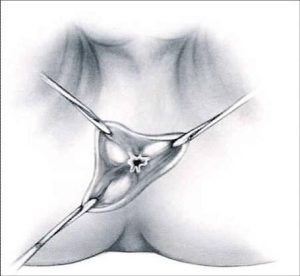
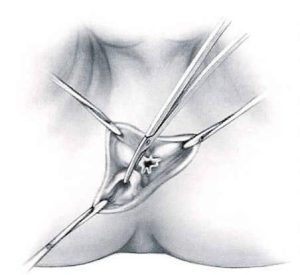
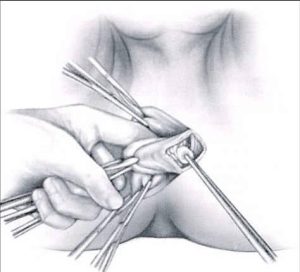
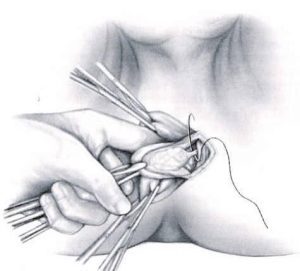
All’asportazione di questi noduli, residuano delle ferite chirurgiche perianali, che per evitare infezioni, conseguenti al passaggio delle feci, vengono lasciate aperte per chiusura in seconda intenzione. Importante ed essenziale per evitare future complicanze, è il rispetto dei “ponti mucosi”, per evitare future stenosi.
A volte, nei casi in cui esista un peduncolo accessorio, si procede sempre all’emorroidectomia con stessa tecnica del peduncolo, ma attuando la modifica proposta da Arnoux. A fine intervento, pertanto, i ponti mucosi di sicurezza, daranno l’aspetto di un trifoglio o di un quadrifoglio.
Questa tecnica viene descritta come gravata da un importante dolore post operatorio, attribuito alla presenza delle ferite residue aperte in corrispondenza di una regione, come quella ano-cutanea, riccamente innervata. Questa nozione in realtà appartiene ad un retaggio storico, quando la tecnica era attuata con la lama di bisturi /forbici o con il bisturi elettrico. La mia preferenza invece è quella di effettuare l’emorroidectomia sec Milligan-Morgan con uno strumento a “radiofrequenza” (Ligasure). Questo strumento consente di tagliare e coagulare i tessuti in modo poco traumatico, mediante l’emissione di onde ad alta frequenza. A differenza del bisturi elettrico, tale strumento lavora a basse temperature, di solito inferiori ad 80°, e conseguentemente arreca un minimo danno tissutale. La propagazione termica nei tessuti circostanti è minima e non si crea necrosi. Con il Ligasure si ha una fusione permanente del collagene e dell’elastina presenti nella parete dei vasi e spesso non è più necessario, pertanto, apporre un punto di sutura alla base del gavocciolo emorroidario.
È stato ampiamente dimostrato in letteratura scientifica (per un approfondimento rimando allo studio del prof Altomare https://pubmed.ncbi.nlm.nih.gov/18231834/ ), e ciò corrisponde alla mia esperienza, che l’emorroidectomia sec Milligan-Morgan con uno strumento a “radiofrequenza”:
- Riduce il dolore post operatorio;
- Permette una più rapida guarigione delle ferite post operatorie;
- Riduce la possibilità di sanguinamento post operatorio;
- Riduce i tempi operatori
Considerando queste premesse, preferisco anche io, ancora oggi, utilizzare questa tecnica: l’asportazione delle emorroidi (piuttosto che la legatura, la sclerotizzazione, la pessia o quant’altro) garantisce una maggiore radicalità e un ridotto rischio di ricorrenza della patologia emorroidaria.
A rendere il decorso post-operatorio ben tollerato, c’è anche l’approccio tailored che l’esperienza mi ha insegnato ad utilizzare nella esecuzione della emorroidectomia sec Milligan Morgan con Ligasure. In cosa consiste? Consiste nel trattare ciascuno dei gavoccioli emorroidari con la tecnica ad esso più adeguata. Piuttosto che rimuovere in maniera standardizzata tutte le emorroidi (quelle ad ore 3, 7 ed 11) fino ad ottenere la classica configurazione finale “a trifoglio”, mi limito ad asportare solo il o i gavoccioli irreparabilmente patologici (distesi, ectasici, fragili e prolassati). Salvaguardo invece i gavoccioli meno compromessi e li tratto con una metodica “più conservativa” (come una emorroidopessia oppure una de-arterializzazione oppure una sclerotizzazione) da effettuarsi nello stesso tempo chirurgico oppure in un secondo momento. Il paziente è informato pre-operatoriamente di questo approccio tailored con un apposito consenso informato scritto e sa che, una volta indotta l’anestesia, potrò effettivamente rendermi conto del trattamento più adeguato per ciascuno dei suoi gavoccioli emorroidari e adotterò una tecniche selettiva per ciascuno di essi.
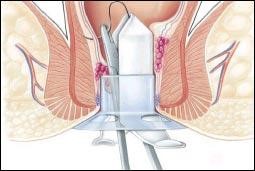
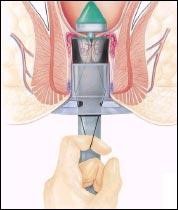
PROLASSECTOMIA CON STAPLER PER EMORROIDI SEC LONGO Nell’evoluzione fisiopatologia della Malattia Emorroidaria, alcuni studi hanno dimostrato che le Emorroidi sono dovute non tanto all’Iperplasia Venosa, quanto soprattutto alla frammentazione del tessuto muscolare e connettivo di sostegno, che determina il prolasso della mucosa anale e del plesso sottomucoso. Tale Prolasso determina un difficoltoso ritorno venoso, ed è la causa predisponente dell’edema e della trombosi.
Partendo da questi presupposti fisiopatologici, A. Longo (1993), propose l’intervento di correzione del Prolasso Muco-Emorroidario, mediante una suturatrice meccanica circolare da 33 mm. Tale lavoro iniziale fu pubblicato dall’Autore nel 1998.
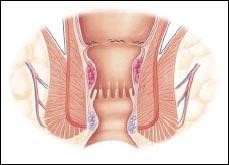
Con questa tecnica, veniva completamente stravolto il concetto dell’Emorroidectomia, che non era più volto all’eliminazione selettiva dei gavoccioli emorroidari, ma rivolto al corretto riposizionamento delle emorroidi nella loro sede anatomica fisiologica. Pertanto si veniva a ristabilire un corretto rapporto topografico fra mucosa anorettale, plesso emorroidario, anoderma ed apparato sfinteriale, con l’intento di ridurre la congestione venosa.
Con l’utilizzo della suturatrice meccanica si otteneva un “lifting” della mucosa e sottomucosa e l’interruzione dell’iperafflusso dei rami terminali dell’arteria emorroidaria superiore, risolvendo, quindi, anche la sintomatologia emorragica dovuta all’iperaffusso arterioso degli spazi subepiteliali. Con il tempo, anche la componente emorroidaria esterna si risolve, sia per la progressiva diminuzione dell’apporto arterioso, che del miglioramento dello scarico venoso.